Εισαγωγή
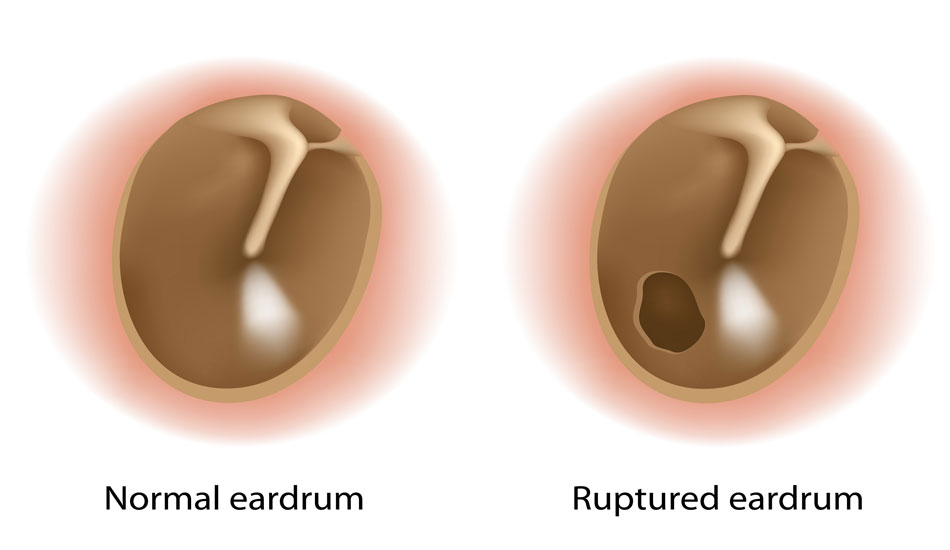
Η χρόνια πυώδης μέση ωτίτιδα (CSOM), που χαρακτηρίζεται από επαναλαμβανόμενα ή παρατεταμένα επεισόδια οξείας μέσης ωτίτιδας που διαρκούν περισσότερο από 12 εβδομάδες, μπορεί να προκαλέσει βλάβη στην τυμπανική μεμβράνη (TM) και να οδηγήσει σε μη επουλωτική διάτρηση Παγκοσμίως, το CSOM είναι η πιο κοινή παιδική μολυσματική ασθένεια. Παράγοντες κινδύνου περιλαμβάνουν λοίμωξη του ανώτερου αναπνευστικού συστήματος, υποσιτισμό, κακή υγιεινή, οικογενειακό ιστορικό, χαμηλό βάρος γέννησης, κρανιοπροσωπικές ανωμαλίες και καταγωγή από ιθαγενείς Αμερικανούς, ιθαγενείς της Αλάσκας ή Αβορίγινες Αυστραλούς. Τα συμπτώματα του CSOM είναι ωτόρροια που διαρρέει στον έξω ακουστικό πόρο μέσω της διάτρησης TM και απώλεια ακοής. Η απώλεια ακοής είναι συνήθως μια ήπια απώλεια αγωγιμότητας (10 έως 20dB), αν και αυτό μπορεί να είναι χειρότερο με μεγάλες διατρήσεις. Επιπλέον, η διάβρωση της οστεοειδούς αλυσίδας μπορεί να συμβεί σε ορισμένες περιπτώσεις, προκαλώντας μια πιο βαθιά ακοολογική αλλοίωση (50 έως 70dB).
Είναι σημαντικό να αποκλειστεί η παρουσία χολοστεατώματος σε τέτοιες περιπτώσεις. Οι διατρήσεις της τυμπανικής μεμβράνης μπορεί να εμφανιστούν είτε στο pars tensa είτε στο pars flaccida (αν και το πρώτο είναι μακράν το πιο κοινό). Η διάτρηση μπορεί περαιτέρω να περιγραφεί ως οριακή ή κεντρική ανάλογα με τη θέση σε σχέση με τον δακτύλιο, καθώς και ως υγρή ή ξηρή (επίμονη ωτόρροια ή καθόλου ενεργή ωτόρροια αντίστοιχα).
Ένας υποτύπος του CSOM είναι το CSOM με χολοστεάτωμα. Τα χολοστεατώματα είναι συνήθως μια επίκτητη νόσος που εμφανίζεται στο μέσο αυτί. Αποτελούνται από έναν σάκο πλακώδους επιθηλίου, συνήθως στη σοφίτα και προέρχεται από το pars falccida της ΤΜ, το οποίο μπορεί να εκτείνεται πέρα από το ΤΜ, διαβρώνοντας το οστό και προκαλώντας έτσι καταστροφή της οστειακής αλυσίδας. Τα σημεία και τα συμπτώματα του χολοστεατώματος είναι παρόμοια με το CSOM και περιλαμβάνουν δύσοσμη ωτόρροια, απώλεια ακοής, διάτρηση ΤΜ.
Η τυμπανοπλαστική είναι η χειρουργική επέμβαση που εκτελείται για την αποκατάσταση μιας διάτρητης ΤΜ, με ή χωρίς ανακατασκευή των οστών (οστικοπλαστική), με στόχο την πρόληψη της επαναμόλυνσης και την αποκατάσταση της ακουστικής ικανότητας. Το CSOM είναι η πιο κοινή ένδειξη. Τα μεγάλα επεμβατικά χολοστεατώματα μπορεί να απαιτούν μαστοειδεκτομή καθώς και ανακατασκευή της ΤΜ.
Η ιστορία της τυμπανοπλαστικής ξεκίνησε τη δεκαετία του 1950 όταν οι Wullstein και Zollner διέδωσαν την τεχνική της χρήσης μοσχεύματος επικάλυψης για την ανακατασκευή του διάτρητου ΤΜ και την αποκατάσταση της συσκευής αγωγιμότητας του ήχου του μέσου αυτιού. Έκτοτε, οι χειρουργικές προσεγγίσεις στην τυμπανοπλαστική έχουν τροποποιηθεί.
Η τυμπανοπλαστική μπορεί να ταξινομηθεί σε πέντε τύπους, σύμφωνα με την ταξινόμηση Wullstein.
Τύπος Ι: επισκευή μόνο της ΤΜ. καμία ανωμαλία στο μέσο αυτί. Η τυμπανοπλαστική τύπου Ι είναι συνώνυμη με τη μυριγγοπλαστική.
Τύπος II: επισκευή του ΤΜ και του μέσου αυτιού. Η σφύρα διαβρώνεται. Η τυμπανοπλαστική περιλαμβάνει τη μεταμόσχευση της ΤΜ στον κόλπο.
Τύπος ΙΙΙ: επισκευή της TM στην κεφαλή του μπαστουνιού. ο σφυρός και η έγχυση έχουν ελάττωμα
Τύπος IV: η ΤΜ εμβολιάζεται στην πλάκα ράβδου, η οποία είναι κινητή
Τύπος V: η επισκευή περιλαμβάνει την πλάκα στήριξης με ραβδώσεις, η οποία είναι σταθερή.
Ανατομία και φυσιολογία
Η σχισμή του μέσου αυτιού, γνωστή και ως τυμπανική κοιλότητα, βρίσκεται μέσα στο πετρώδες κροταφικό οστό. Τα ανατομικά στοιχεία του μέσου ωτός περιλαμβάνουν το εσωτερικό στρώμα της ΤΜ, το στόμιο της ευσταχιανής σάλπιγγας και την οστεοειδούς αλυσίδα (σφύρα, άκμονα, αναβολέα). Η σχισμή του μέσου ωτός επικοινωνεί οπίσθια με τα κύτταρα του μαστοειδούς αέρα μέσω του τυμπανικού άντρου και του aditus ad antrum. η ευσταχιανή σάλπιγγα συνδέεται προς τα εμπρός με τον ρινοφάρυγγα, επιτρέποντας στο μέσο αυτί να εξισορροπήσει την πίεση με το περιβάλλον.
Η ΤΜ αποτελεί την πλειοψηφία του πλευρικού τοιχώματος της σχισμής του μέσου αυτιού. Αποτελείται από τρία στρώματα, το στρωματοποιημένο πλακώδες επιθηλιακό εξωτερικό στρώμα που βρίσκεται σε συνέχεια με τον έξω ακουστικό πόρο, το ινώδες στρώμα (lamina propria) μεσαίο στρώμα, το οποίο είναι το πιο κυρίαρχο συστατικό και παρέχει σταθερότητα στην ΤΜ και ένα εσωτερικό στρώμα. που εφάπτεται με τον κυβοειδή βλεννογόνο του μέσου ωτός. Εντός της ινώδους στιβάδας τρέχουν συμπαγείς ίνες κολλαγόνου - η περιορισμένη ικανότητα αυτών των ινών να τεντώνονται είναι που επιτρέπει υψηλή συμμόρφωση με μικροσκοπικές μετατοπίσεις ακουστικών πιέσεων αλλά αντίσταση (χαμηλή συμμόρφωση) σε πρόσθετο τέντωμα σε υψηλότερες πιέσεις. Η διάμετρος της TM είναι περίπου 10 mm, με πάχος περίπου 0,1 mm. είναι συνήθως μαργαριταρένιο γκρι και ελαφρώς ημιδιαφανές, επιτρέποντας την οστεώδη ορατότητα.
Το ΤΜ διαιρείται ανατομικά στο pars flaccida ανώτερα και στο pars tensa κατώτερα. Το pars flaccida είναι πρόσθιο και οπίσθιο των σφυρών συνδέσμων. του λείπει ένα κεντρικό ινώδες στρώμα και, ως εκ τούτου, είναι πιο λεπτό και πιο συμβατό από το pars tensa. Το pars tensa αποτελεί την πλειοψηφία του TM, υπερκαλύπτοντας την περιοχή κάτω από το λαιμό της σφύρας. Στην κλινική πράξη, η TM υποδιαιρείται περαιτέρω σε τέσσερα τεταρτημόρια που χωρίζονται από δύο νοητές γραμμές. Για τους ωτολόγους, η εξοικείωση με τις πολύπλοκες χωρικές σχέσεις των συστατικών του μέσου ωτός είναι απαραίτητη και η χειρουργική επέμβαση συχνά επηρεάζεται τόσο από τα λειτουργικά όσο και από τα ανατομικά χαρακτηριστικά του μέσου ωτός.
Λειτουργικά, η TM είναι ο δονητικός οδηγός της συσκευής του μέσου αυτιού. Η ηχητική ενέργεια, με τη μορφή κυμάτων πίεσης αέρα, μεταδίδεται από το ΤΜ κατά μήκος της οστεοειδούς αλυσίδας στο εσωτερικό αυτί που περιέχει υγρό μέσω του ωοειδούς παραθύρου, παράγοντας ένα «υγρό κύμα». Ο ρόλος της ΤΜ και της οστειακής αλυσίδας. είναι η ενίσχυση της ηχητικής ενέργειας και η μετάδοση αυτού του ενισχυμένου σήματος στον κοχλία, ο οποίος μετατρέπει αυτή τη μηχανική ενέργεια σε ηλεκτρικά νευρικά ερεθίσματα μέσω εξειδικευμένων κυττάρων (τριχωτών κυττάρων) που οργανώνονται τονοτοπικά κατά μήκος της βασικής μεμβράνης. Αυτά τα ερεθίσματα στη συνέχεια μεταδίδονται στο εγκεφαλικό στέλεχος μέσω του κοχλιακού νεύρου.
Ενδείξεις
Ο στόχος της τυμπανοπλαστικής είναι η ανακατασκευή της ΤΜ με ή χωρίς αναδόμηση της οστειακής αλυσίδας, αποτρέποντας έτσι τις υποτροπιάζουσες λοιμώξεις (ωτόρροια) καθώς και την αποκατάσταση της ακοής. Οι ενδείξεις είναι κυρίως CSOM ή CSOM με χολοστεάτωμα. Η ιατρογενής διάτρηση σε παιδιατρικούς ασθενείς που υποβάλλονται σε εισαγωγή σωλήνα αερισμού για μέση ωτίτιδα με συλλογή έχει επίσης τεκμηριωθεί στη βιβλιογραφία ως ένδειξη για τυμπανοπλαστική. Τραυματικές διατρήσεις ΤΜ που προκαλούνται από μηχανικό τραύμα που δεν επουλώνονται (συνήθως οι οξείες διατρήσεις επουλώνονται χωρίς θεραπεία σε περίπου 80% των ασθενών) μπορεί επίσης να δικαιολογούν επιδιόρθωση.
Παρασκευή
Πριν από τη χειρουργική επέμβαση, πραγματοποιείται ένας αριθμός ερευνών που αξιολογούν τη λειτουργικότητα του μέσου ωτός – τα αποτελέσματα μπορούν με τη σειρά τους να επηρεάσουν τόσο την τεχνική της τυμπανοπλαστικής που χρησιμοποιείται όσο και το μετεγχειρητικό αποτέλεσμα.
Αρχικά, κάθε ασθενής που παρουσιάζει ωτόρροια και απώλεια ακοής θα πρέπει να υποβληθεί σε πλήρες ιστορικό και εξέταση, συμπεριλαμβανομένης μιας εστιασμένης εξέτασης κεφαλής και τραχήλου και εξέτασης του αυτιού με χρήση ωτοσκόπιου/μικροσκόπιου. Αυτό θα δώσει σημαντικές πληροφορίες σχετικά με το μέγεθος της διάτρησης της ΤΜ, τη θέση (κατηγοριοποιημένη σε τεταρτημόριο, όπως αναφέρθηκε προηγουμένως), την ωτόρροια («υγρή» ή «ξηρή») και εάν υπάρχει ενεργή φλεγμονή. Αξιολόγηση πιρουνιού συντονισμού (δοκιμές Rinne και Weber στα 512 Hz), ακοομετρία καθαρού τόνου (PTA) με διάκριση ομιλίας και τυμπανογραφία πρέπει να πραγματοποιούνται πριν και μετά τη χειρουργική επέμβαση για συγκριτική αξιολόγηση της διαφοράς μεταξύ των ορίων αγωγιμότητας αέρα και οστού (κενό αέρα-οστού) .
Η απεικόνιση σπάνια απαιτείται σε απλές διατρήσεις της τυμπανικής μεμβράνης, αλλά εάν απαιτείται, η αξονική τομογραφία (CT) είναι η προτιμώμενη μέθοδος απεικόνισης. Η αξονική τομογραφία του κροταφικού οστού χρησιμοποιείται συχνά για τον σχεδιασμό της χειρουργικής αντιμετώπισης του χολοστεατώματος.
Εκτός από την κλινική αξιολόγηση του μέσου ωτός, η χρήση ερωτηματολογίων που μετρούν τα αποτελέσματα ποιότητας ζωής που σχετίζονται με την υγεία αυξάνεται για ασθενείς που υποβάλλονται σε τυμπανοπλαστική. Τα περισσότερα επικυρωμένα ερωτηματολόγια μετρούν τέσσερις διαστάσεις: φυσιολογικά παράπονα, ψυχολογική υγεία, λειτουργική έκπτωση και αντίκτυπο στην καθημερινή ζωή και στις διαπροσωπικές σχέσεις. Επί του παρόντος, δεν αποτελούν υποχρεωτικό μέρος της προεγχειρητικής εργασίας για την τυμπανοπλαστική, ωστόσο, οι συνεχείς εξελίξεις στις τεχνικές ψυχομετρικής μέτρησης πιθανότατα θα αποφέρουν επιστημονικά έγκυρα και αξιόπιστα συμπεράσματα στο μέλλον.
Πριν από τη χειρουργική επέμβαση, οι ασθενείς θα συναινέσουν στην τυμπανοπλαστική. Οι κίνδυνοι περιλαμβάνουν πόνο, αιμορραγία, λοίμωξη, αποτυχία του μοσχεύματος, υποτροπή, περαιτέρω χειρουργική επέμβαση, επιδείνωση της απώλειας ακοής ή κώφωσης, ζάλη και τραυματισμό του νεύρου του προσώπου που οδηγεί σε παράλυση του προσώπου ή στο τυμπανικό νεύρο που οδηγεί σε διαταραχές της γεύσης. Η διαδικασία συνήθως εκτελείται υπό γενική αναισθησία και οι ασθενείς θα έχουν την ευκαιρία να μιλήσουν με έναν αναισθησιολόγο πριν από τη χειρουργική επέμβαση.
Τεχνική
Η πλειονότητα των χειρουργικών επεμβάσεων του μέσου ωτός που περιλαμβάνει η ΤΜ εκτελείται κλασικά χρησιμοποιώντας μια μετα-ωτιαία προσέγγιση. Χρησιμοποιούνται επίσης ενδοαυλικές (μέσω του ακουστικού πόρου) και διακαναλικές προσεγγίσεις. Κάθε τεχνική έχει πλεονεκτήματα καθώς και περιορισμούς και παράγοντες που λαμβάνονται υπόψη όταν αποφασίζεται ποια προσέγγιση θα χρησιμοποιηθεί περιλαμβάνουν το μέγεθος της διάτρησης ΤΜ, το μέγεθος του ακουστικού πόρου και την προτίμηση του χειρουργού. Όπως και σε άλλα χειρουργικά πεδία, μια τάση προς πιο ελάχιστα επεμβατικές τεχνικές έχει οδηγήσει στη διακαναλική ή ενδοσκοπική χειρουργική του αυτιού να γίνεται όλο και πιο δημοφιλής.
Οι τυπικές παρασκευές θεάτρου αναλαμβάνονται ανεξάρτητα από την τεχνική τυμπανοπλαστικής που χρησιμοποιείται. Συνήθως χορηγούνται προφυλακτικά αντιβιοτικά (αν και λιγότερο κατά την ενδοσκοπική επέμβαση). Ο ασθενής ξαπλώνει ύπτια στο χειρουργικό τραπέζι. ένας δακτύλιος κεφαλής χρησιμοποιείται για να παρέχει σταθερότητα. Εάν απαιτείται, τα μαλλιά του ασθενούς θα ξυριστούν στην οπισθοφθαλμική περιοχή. Χορηγείται τοπική διήθηση (λιδοκαΐνη με αδρεναλίνη) και πρέπει να επιτευχθεί τοπική αιμόσταση. Ο ακουστικός πόρος εξετάζεται και καθαρίζεται όπως απαιτείται, και η διάτρηση και τα οστάρια της ΤΜ αξιολογούνται κάτω από μικροσκοπική ή ενδοσκοπική όραση πριν από την έναρξη της διαδικασίας.
Μοσχεύματα
Το αυτόλογο υλικό για εμβολιασμό είναι άμεσα διαθέσιμο, βιοσυμβατό και φθηνό. Ως εκ τούτου, υπάρχει περιορισμένη λογική για τη χρήση τεχνητών εναλλακτικών λύσεων. Συνηθέστερα, τα αυτόλογα μοσχεύματα γίνονται από κροταφική περιτονία ή τραγικό/κογχικό περιχόνδριο. Ωστόσο, μελέτες έχουν επίσης αναφέρει τη χρήση περιτονίας lata, δέρματος καναλιού και περιόστεου. Τα πλεονεκτήματα της χρήσης αλλοπλαστικών μοσχευμάτων όπως η ακυτταρική δερματική μήτρα και ο απορροφήσιμος σφουγγάρι ζελατίνης περιλαμβάνουν κυρίως τη μειωμένη νοσηρότητα που σχετίζεται με τη συλλογή αυτόλογων μοσχευμάτων, συγκεκριμένα λιγότερο πόνο και βελτιωμένη αισθητική έκβαση χωρίς επιπλέον ουλές. Ωστόσο, το κόστος χρήσης αυτών των μοσχευμάτων και ο κίνδυνος μετάδοσης μολυσματικών ασθενειών μπορεί να μετριάσει τα προαναφερθέντα πλεονεκτήματα. Στην πράξη, τα αυτόλογα μοσχεύματα είναι ο προτιμώμενος τύπος για χρήση από πολλούς ωτολόγους.
Η κροταφική περιτονία χρησιμοποιείται πιο συχνά στην πράξη από ότι ο χόνδρος από τους περισσότερους χειρουργούς και τα ποσοστά επιτυχίας της χρήσης αυτού του μοσχεύματος στην τυμπανοπλαστική κυμαίνονται μεταξύ 93% και 97%. Ωστόσο, σε καταστάσεις που απαιτούν αυξημένη σταθερότητα, όπως πολλαπλές υποτροπιάζουσες διατρήσεις ή ασθενείς υψηλού κινδύνου, ο χόνδρος και το περιχόνδριο μπορούν να συλλεχθούν κάνοντας μια τομή μέσω της έσω πλευράς του δέρματος του τραγικού, του περιχονδρίου και του χόνδρου.
Μικροσκοπική Προσέγγιση
Όταν χρησιμοποιείται μικροσκόπιο, η μετα-ωτιαία προσέγγιση και οι διακαναλικές προσεγγίσεις χρησιμοποιούνται συχνά για την τυμπανοπλαστική. Η ενδαρική προσέγγιση Lempert χρησιμοποιείται πολύ λιγότερο συχνά στη σύγχρονη τυμπανοπλαστική, αλλά παραμένει μια βιώσιμη επιλογή. Η διαδικασία ξεκινά με τον χειρουργό να κάνει μια ημικυκλική τομή περίπου 1 cm πίσω από την πτυχή του δέρματος του αυτιού. το αυτί είναι διπλωμένο προς τα εμπρός. Αυτή η τομή μεταφέρεται προς τα κάτω μέσω του μυοπεριοστέου δημιουργώντας ένα μυοπεριοστικό πτερύγιο, το οποίο ανυψώνεται προς το μεμβρανώδες ακουστικό κανάλι, εισχωρώντας έτσι στον οστικό ακουστικό πόρο. Το δέρμα κατά μήκος της οπίσθιας όψης του οστικού σωλήνα είναι ανυψωμένο έως ότου ο χειρουργός φτάσει στις τομές του κρημνού. Ο κρημνός μπορεί στη συνέχεια να ανυψωθεί και να εισέλθει το μέσο αυτί. Σε αυτό το στάδιο, εάν απαιτείται, η οστεοπλαστική αλυσίδα μπορεί να επιδιορθωθεί με την πραγματοποίηση οστεοπλαστικής.
Η άκρη της διάτρησης της TM φρεσκάρεται με ψαλίδι ή λαβίδα κυπέλλου. Για την ανακατασκευή της ΤΜ χρησιμοποιείται μια τεχνική υποστρώματος, με την οποία υπονομεύεται το limbus, ανυψώνεται η TM και η διάτρηση καλύπτεται με μόσχευμα μεσαία. Για βέλτιστες πιθανότητες επιτυχίας, το αυτόλογο μόσχευμα θα πρέπει να καλύπτει και το ελάττωμα της ΤΜ ενώ ταυτόχρονα είναι αγκυρωμένο στον ακουστικό πόρο για σταθεροποίηση. Πρέπει να λαμβάνεται μέριμνα ώστε να αποφευχθεί η καταστροφή του τυμπάνου χορδής στην οπίσθια περιοχή κατά την ανύψωση του άκρου από την οστική του αύλακα.
Επιπλοκές
Μελέτες έχουν δείξει ότι η τυμπανοπλαστική είναι επιτυχής σε περισσότερο από 93% των ασθενών (σε ασθενείς που υποβάλλονται σε πρωτογενή τυμπανοπλαστική χρησιμοποιώντας μόσχευμα κροταφικής περιτονίας). Ωστόσο, όπως κάθε χειρουργική επέμβαση, μπορεί να εμφανιστούν επιπλοκές. Οι κυρίαρχες επιπλοκές της τυμπανοπλαστικής περιλαμβάνουν την υποτροπή (αυτό περιλαμβάνει την αποτυχία του μοσχεύματος), την αγώγιμη απώλεια ακοής, τη διάτρηση της ΤΜ και την διεγχειρητική ή μετεγχειρητική εισαγωγή σωλήνα αερισμού.
Μια μεγάλη σειρά περιπτώσεων που ανέλυσε περισσότερους από 1000 ασθενείς που υποβλήθηκαν σε τυμπανοπλαστική χόνδρου ανέφερε επανεμφάνιση διάτρησης ΤΜ σε 3,6% έως 4,2% των ασθενών (ασθενείς με χολοστεάτωμα και διατρήσεις υψηλού κινδύνου αντίστοιχα) και αγώγιμη απώλεια ακοής που απαιτούσε αναθεώρηση στο 1,9% για υψηλού κινδύνου /χωρίς ασθενείς με χολοστεάτωμα) στο 11% των ασθενών (ασθενείς που υποβάλλονται σε αποκατάσταση ΤΜ για βελτίωση της ακοής). Βασικοί συνεισφέροντες παράγοντες που μπορούν να επηρεάσουν το μετεγχειρητικό αποτέλεσμα, εκτός από την προσέγγιση και την επιλογή του μοσχεύματος περιλαμβάνουν συννοσηρότητες των ασθενών όπως ο διαβήτης, το κάπνισμα και η ανοσοκαταστολή.
Υπάρχουν σημαντικές νευρικές δομές που διασχίζουν το μέσο αυτί, δηλαδή το νεύρο του προσώπου και η τυμπανική χορδή. Το νεύρο του προσώπου διατρέχει το κροταφικό οστό και συνεχίζει κατά μήκος του οπίσθιου τοιχώματος της τυμπανικής κοιλότητας πάνω από το οβάλ παράθυρο. Η ιατρογενής βλάβη στο νεύρο του προσώπου είναι ευτυχώς χαμηλή λόγω της εκτενούς εκπαίδευσης των χειρουργών ωτολογίας που πραγματοποιούν τυμπανοπλαστική.
Η τυμπανική χορδή θα αντιμετωπίζεται πάντα κατά τη διάρκεια της χειρουργικής επέμβασης στο μέσο αυτί και στο CSOM με χολοστεάτωμα, μπορεί να χρειαστεί να θυσιαστεί για να επιτευχθεί πλήρης κάθαρση της νόσου.